Tendinopathie et rupture du tendon d’Achille
Parmi les causes de douleurs en arrière de la cheville, celles provenant du tendon d’Achille sont très fréquentes. Ce tendon, grâce à l’action des muscles puissants du mollet (triceps sural et gastrocnémiens) rentre en action pour décoller du sol le talon dans la phase de propulsion. Soumis à des tensions importantes il est peut être le siège de micro lésions plus ou moins inflammatoire et douloureuse (tendinopathie ou « tendinite ») qui vont le fragiliser et entrainer au pire sa rupture. La rupture est le stade ultime de la pathologie du tendon d’Achille, elle se manifeste par une douleur aiguë et violente à la suite d’un effort. La majeure partie de ces ruptures touche des tendons pathologiques mais dont les patients ne ressentaient aucun signe pathologique avant-coureur.
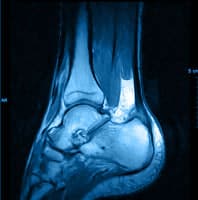
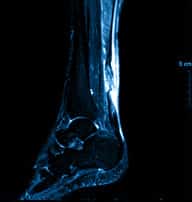
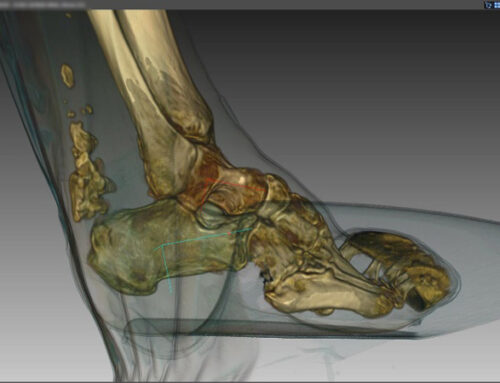
Les tendinopathies du tendon d’Achille se rencontrent sur 2 sites ; le premier est situé entre 2 et 5 centimètres au dessus du calcanéum et la tendinopathie sera dites « en plein corps » et le deuxième est au niveau de l’attache même du tendon d’Achille sur le calcanéum et la tendinopathie sera dites « d’insertion ou enthésopathie ». Derrière cette dernière peut se cacher une autre pathologie qui est celle du frottement du tendon d’Achille entre la bosse du calcanéum anormalement proéminente et le contrefort de la chaussure (Haglund). Ce conflit augmentera si il apparaît une calcification dans l’insertion du tendon d’Achille (épine) qui entrainera un effet de masse supplémentaire.
Les douleurs surviennent dans un premier temps au début d’une activité physique pour les sujets jeunes (la trentaine), puis avec l’échauffement la gêne disparaît. Si rien n’est fait, la douleur deviendra constante jusqu’à empêcher toute activité. Chez le sujet plus âgé (cinquantaine), les douleurs se manifestent dés les premiers pas du matin et s’estompent ensuite. Là encore, si aucun traitement n’est débuté la gêne se fera constante avec boiterie et gonflement.
Même si il existe un vieillissement naturel du tendon d’Achille, certains facteurs prédisposant existent, par exemple un talon qui rentre vers l’intérieur (supination) retrouvé dans le pied creux, un déséquilibre des forces musculaires des fléchisseurs par rapport aux extenseurs, une raideur de la chaîne musculotendineuse du mollet, une inégalité de longueur des membres inférieurs ou encore une désaxationdes genoux. Il convient de retenir aussi des conditions pathologiques comme les rhumatismes inflammatoires, spondylarthrite ankylosante, les maladies métaboliques (acide urique, cholestérol) et infectieuses (dentaire), médicamenteuses (antibiotiques, quinolones) qui entrainent des modifications de la structure du tendon d’Achille avec fragilisation.
Un facteur communément retrouvé est le surmenage. Il est générateur de microtraumatisme sur le tendon d’Achille soit du fait d’une activité sportive mal menée (entrainements trop répétitifs, mauvais échauffement, trop d’impact…) soit d’un chaussage ou d’un terrain inadapté, ou encore d’une malnutrition (ration hydrique…).
Après un examen clinique, un bilan d’imagerie sera réalisé pour avoir une image anatomique du tendon d’Achille. Ce bilan pourra comporter une échographie, des radiographies et une IRM. Il permettra de connaître la taille et l’aspect de la zone pathologique et la présence de rupture partielle.
Quel que soient le type de lésions du tendon d’Achille, le traitement est médical dans un premier temps. Le traitement antalgique initial repose sur la prise d’antalgique et d’anti inflammatoire en comprimé ou localement sous forme de gel. L’adjonction d’une talonnette dans les chaussures afin de surélever le talon et de faciliter le travail du tendon d’Achille. Ensuite, la rééducation est introduite pour renforcer le tendon d’Achille et à étirer les structures musculo-aponévrotiques du mollet. Enfin, la physiothérapie (ultrasons, onde de choc…) viendra compléter le traitement du tendon d’Achille pathologique. Les infiltrations de corticoïdes (anti inflammatoire puissant) peuvent parfois rendre service soit lorsqu’ils sont injectés dans des bourses péritendineuses inflammées, ou bien dans la gaine du tendon lorsqu’elle est atteinte. Bien entendu le repos « sportif » ou « la modification de l’activité sportif » font partie intégrante du traitement. Le délai de récupération est parfois long et ce d’autant plus que les douleurs évoluées depuis longtemps.
Dans les rares cas ou le traitement médical ne suffirait pas, le traitement chirurgical peut être choisi. En fonction de l’importance des lésions et de leur localisation des gestes plus ou moins nombreux seront effectués. Ils pourront s’illustrer par un simple « peignage » du tendon d’Achille (scarification du tendon pour augmenter sa consistance par cicatrisation) jusqu’au renforcement par un tendon adjacent au tendon d’Achille. Dans les enthésopathies, la résection de la « bosse calcanéenne » sera réalisée pour retirer le conflit avec le tendon d’Achille. Une période d’immobilisation et de décharge variable en fonction du geste sera préconisée. La rééducation fera partie intégrante de la récupération.